Die Funduskamera, oft auch Netzhautkamera genannt, ist ein entscheidendes Instrument in der modernen Augenheilkunde und weit mehr als nur eine einfache Kamera. Sie ermöglicht es Ärzten und geschultem Personal, detailreiche Fotografien des Augenhintergrunds, des sogenannten Fundus, anzufertigen. Dieser Bereich des Auges umfasst lebenswichtige Strukturen wie die Netzhaut, den Sehnervenkopf, die Makula (den Punkt des schärfsten Sehens), die Netzhautgefäße sowie Teile der Aderhaut und des Glaskörpers.
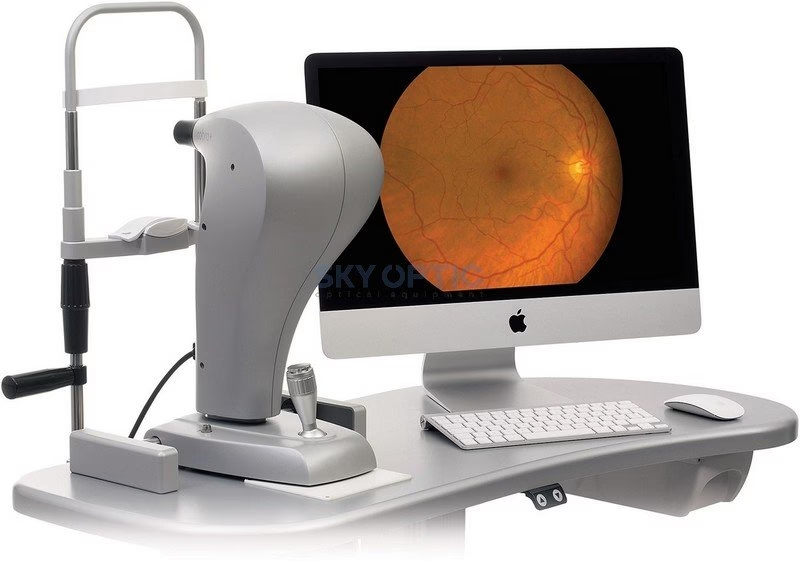
Die Fähigkeit, Bilder dieser Strukturen aufzunehmen, hat einen enormen Einfluss auf die Erkennung und das Screening verschiedenster Ursachen für behandelbare und vermeidbare Blindheit. Insbesondere bei Erkrankungen wie der diabetischen Retinopathie, der altersbedingten Makuladegeneration (AMD), dem Glaukom und der Frühgeborenen-Retinopathie (ROP) spielt die Fundusfotografie eine zentrale Rolle. Über die Jahrzehnte hinweg hat sich die Qualität der Fundusbilder und die Einfachheit der Fotografie signifikant verbessert, was diese Technik zu einem unverzichtbaren Bestandteil der ophthalmologischen Diagnostik und Verlaufskontrolle gemacht hat.
Die Grundlagen der Fundusfotografie
Die Fundusfotografie basiert auf dem Prinzip der reflexfreien indirekten Ophthalmoskopie. Das Hauptproblem bei der Abbildung der Netzhaut besteht darin, dass sowohl die Beleuchtung als auch die Abbildung durch denselben engen optischen Pfad, nämlich die Pupille, erfolgen müssen. Da die Netzhaut eine minimal reflektierende Oberfläche ist, sind die von der Netzhaut zurückkehrenden Reflexionen geringer als die kombinierten Reflexionen des Beleuchtungs- und Abbildungssystems. Um störende Reflexionen zu minimieren, nutzen traditionelle Funduskameras den Rand der Pupillenöffnung für die Beleuchtung und das Zentrum der Pupille für die Abbildung. Dies erzeugt einen „Donut-förmigen“ Lichtstrahl, der durch die Pupille ins Auge gelangt.
Die Geschichte der Fundusfotografie reicht weit zurück. Bereits 1886 veröffentlichten Jackman und Webster die ersten Netzhautfotografien. Die erste kommerziell erhältliche Funduskamera wurde 1926 von Carl Zeiss entwickelt. Später ermöglichten Hansell und Beeson durch die Anbringung einer elektronischen Blitzröhre, Licht gezielt durch die Pupille zu lenken. Technische Fortschritte führten im Laufe der Zeit zu schärferen Bildern, Kameras, die keine Pupillenerweiterung benötigen (nicht-mydriatische Kameras), Pupillen-Tracking, smartphone-basierter Bildgebung, Ultra-Weitwinkel-Fundusbildgebung und sogar zur Integration von künstlicher Intelligenz (KI) in die Analyse der Aufnahmen.
Wozu dient eine Funduskamera? Klinische Anwendungen
Jede Pathologie des hinteren Augenabschnitts kann prinzipiell mit einer Funduskamera erkannt werden. Die Fundusfotografie ist für die Diagnose, Patientenaufklärung, Beratung, Überwachung und Prognose vieler ophthalmologischer Zustände von unschätzbarem Wert. Zu den häufigsten Indikationen gehören:
- Diabetische Retinopathie (DR): Erkennung und Überwachung von Gefäßveränderungen, Blutungen und Neovaskularisationen, die durch Diabetes verursacht werden.
- Altersbedingte Makuladegeneration (AMD): Dokumentation von Drusen, Pigmentveränderungen und neovaskulären Membranen in der Makula.
- Glaukom: Beurteilung des Sehnervenkopfs auf glaukomatöse Schäden (Exkavation, Randblässe).
- Retinopathie der Frühgeborenen (ROP): Screening und Verlaufskontrolle bei gefährdeten Neugeborenen, oft mit speziellen mobilen Kamerasystemen.
- Netzhautgefäßerkrankungen: Diagnose und Überwachung von Netzhautvenen- oder Arterienverschlüssen.
- Entzündliche Erkrankungen (Uveitis, Choroiditis): Dokumentation von Entzündungsherden im hinteren Augenabschnitt.
- Netzhautdystrophien und -degenerationen: Dokumentation erblicher oder erworbener degenerativer Veränderungen der Netzhaut.
- Tumore: Erkennung und Dokumentation von Tumoren der Netzhaut oder Aderhaut.
Im Gegensatz zur traditionellen Ophthalmoskopie oder Spaltlampenuntersuchung ermöglicht die Fundusfotografie eine objektive Dokumentation, die zu einem späteren Zeitpunkt erneut betrachtet, mit früheren Aufnahmen verglichen und von anderen Ärzten beurteilt werden kann. Dies ist entscheidend für die Verlaufsbeurteilung und die Kommunikation im medizinischen Team.
Mögliche Herausforderungen bei der Aufnahme
Obwohl es keine absoluten Kontraindikationen für die Fundusfotografie gibt, können bestimmte Bedingungen die Aufnahme erschweren:
- Muskuloskelettale Erkrankungen: Patienten können Schwierigkeiten haben, den Kopf ruhig in der Kinn- und Stirnstütze zu halten.
- Starke Photophobie: Bei Zuständen wie akuten Augenverletzungen kann starke Lichtempfindlichkeit zu Blepharospasmus (Lidkrampf) und Tränenfluss führen, was die Bildaufnahme behindert.
- Katarakt oder andere Medientrübungen: Trübungen der Hornhaut, Linse oder des Glaskörpers können die Sicht auf den Fundus beeinträchtigen, obwohl neuere Kameras hiermit besser umgehen können.
Aufbau und Funktionsweise der Funduskamera
Eine Funduskamera ist ein komplexes optisches System, das auf dem Prinzip des indirekten Ophthalmoskops basiert. Sie besteht aus mehreren Linsen, Spiegeln, Filtern und einer Kamera (heutzutage meist eine digitale Spiegelreflexkamera). Licht von einer Betrachtungslampe wird über Spiegel und Filter geleitet und durch eine Maske so geformt, dass ein Donut-förmiger Lichtstrahl entsteht. Dieser Strahl wird durch die Objektivlinse der Kamera und die Pupille des Patientenauges auf die Netzhaut projiziert. Die von der Netzhaut reflektierten Bildstrahlen kehren durch das Zentrum des Pupillen-Donuts (den unbeleuchteten Teil) zurück, passieren durch eine zentrale Öffnung in einem Spiegel und werden über weitere Linsen (inklusive Astigmatismus- und Dioptrienkorrektur) auf den Sensor der Kamera geleitet, wo das Bild aufgenommen wird.
Bekannte Hersteller und Modelle traditioneller Tisch-Funduskameras sind unter anderem Topcon (TRCNW8Fplus), Carl Zeiss (Visucam), Kowa (Nonmyd7) und Canon (CR-2). Diese Geräte sind als fest installierte Tischgeräte konzipiert.
Vielfalt moderner Funduskameras
Die Technologie der Funduskameras hat sich rasant weiterentwickelt. Neben den klassischen Modellen gibt es heute eine Reihe spezialisierter Kamerasysteme:
Weitwinkel- und Ultra-Weitwinkel-Funduskameras
Diese Kamerasysteme ermöglichen die Aufnahme von Bildern, die einen größeren Bereich der Netzhaut abdecken als die traditionellen 50 Grad. Weitwinkel-Fundusbildgebung (WFI) erfasst mehr als 50 Grad, während Ultra-Weitwinkel-Fundusbildgebung (UWFI) über 100 Grad (nach DRCR.net) oder sogar bis zu 200 Grad (wie bei Optos) abdeckt. UWFI, definiert als Erfassung der Netzhaut anterior der Vortexvenen-Ampullen in allen vier Quadranten, ist besonders nützlich.
Vorteile von WFI und UWFI:
- Bessere Auflösung und Detailerkennung in der Peripherie.
- Möglichkeit der Bildaufnahme bei nicht kooperativen Patienten (z.B. junge Kinder).
- Bilderfassung oft auch bei nicht erweiterten Pupillen und leicht getrübten Medien möglich.
- Gleichzeitige Abbildung der zentralen und peripheren Netzhaut, wichtig zur Beurteilung peripherer Ischämie oder Neovaskularisationen (z.B. bei diabetischer Retinopathie).
- Verbesserte Patientenaufklärung durch Darstellung des gesamten Befundes.
Das Optos-System ist ein bekanntes kontaktloses UWF-Pseudofarbsystem, das mittels Scanning Laser Ophthalmoskopie (SLO) und zwei Lasern (grün und rot) Bilder von bis zu 200 Grad aufnehmen kann.
Konfokale Scanning Laser Ophthalmoskope (cSLO)
cSLO-basierte Funduskameras verwenden Laserlicht anstelle eines Blitzes zur Beleuchtung. Dies reduziert Lichtstreuung und führt zu schärferen, kontrastreicheren Bildern, die sich genau in der Fokusebene befinden. Systeme wie Optos, Heidelberg Spectralis und Mirante nutzen cSLO. Diese Plattformen bieten oft multimodale Bildgebungsfunktionen, die über die reine Farbfotografie hinausgehen, wie OCT, OCT-Angiografie, Fundus-Autofluoreszenz (FAF) und Fluoreszein- oder Indocyaningrün-Angiografie.
Rotfreie Fundusfotografie (RFFP)
RFFP ist eine monochromatische Bildgebungstechnik, die grüne Kontrastfilter verwendet. Da die spektrale Empfindlichkeit des menschlichen Auges im Grün-Gelb-Bereich am höchsten ist, ermöglicht RFFP eine exzellente Darstellung der Netzhaut. Insbesondere die Netzhautgefäße und die Nervenfaserschicht sind in RFFP-Bildern besser sichtbar. RFFP-Bilder werden oft als Ausgangsbasis vor einer Fluoreszein-Angiografie aufgenommen.
Fundus-Autofluoreszenz (FAF)
FAF nutzt die fluoreszierenden Eigenschaften natürlicher Fluorophore in der Netzhaut, hauptsächlich Lipofuszin und Melanin. Lipofuszin, ein Abbauprodukt in den retinalen Pigmentepithelzellen (RPE), absorbiert blaues Licht (ca. 470 nm) und emittiert gelb-grünes Licht (ca. 600-610 nm) – dies ist die Kurzwellen-Autofluoreszenz (SWAF) oder blaue Autofluoreszenz (BAF). Melanin, das in der Aderhaut und im RPE vorkommt, absorbiert Licht bei 787 nm und emittiert im Nahinfrarotbereich (NIRAF). FAF ist nützlich zur Diagnose und Prognose bei Erkrankungen wie zentraler seröser Chorioretinopathie (CSCR), AMD, Netzhautdystrophien und Uveitis. Die Verteilung von Lipofuszin und Melanin führt zu charakteristischen Mustern (z.B. dunklere Fovea in BAF, hellere Fovea in NIRAF).
Multi-Color Imaging (MCI)
MCI, verfügbar bei cSLO-Systemen wie Heidelberg Spectralis und Mirante, nimmt gleichzeitig drei Reflexionsbilder mit unterschiedlichen Wellenlängen auf: blau (ca. 488 nm), grün (ca. 515 nm) und nahinfrarot (ca. 820 nm). Jede Wellenlänge liefert Informationen aus verschiedenen Netzhautschichten: Blau für die innere Netzhaut, Grün für Gefäße und Exsudate in den Netzhautschichten, und Nahinfrarot für die äußere Netzhaut, das RPE und die Aderhaut. MCI ist hilfreich bei der Diagnose und Behandlung von AMD, diabetischer Retinopathie, vitreoretinalen Grenzflächenstörungen und Netzhautdystrophien.
Smartphone-basierte Funduskameras
Diese Systeme repräsentieren eine kostengünstige Alternative zu Standard-Funduskameras und gewinnen zunehmend an Bedeutung, insbesondere für das Screening und die Teleophthalmologie. Sie können Bilder sowohl bei erweiterten als auch bei nicht erweiterten Pupillen aufnehmen. Ihre diagnostische Genauigkeit, z.B. beim Screening auf diabetische Retinopathie, ist vielversprechend. Beispiele für FDA-zugelassene Systeme sind Welch Allyn iExaminer und Remidio Fundus on Phone.

Integration künstlicher Intelligenz (KI)
Die Integration von KI in die Fundusbildgebung revolutioniert das Screening und die Diagnose. KI-Algorithmen können Fundusbilder analysieren, um Krankheiten wie diabetische Retinopathie autonom zu erkennen (z.B. IDx-DR, EyeArt). Zukünftig könnten KI-Systeme sogar helfen, systemische Erkrankungen anhand von Fundusbildern zu identifizieren oder das Risiko für bestimmte Komplikationen nach Augenoperationen vorherzusagen.
Die Durchführung der Fundusfotografie
Die Aufnahme eines Fundusbildes erfordert Sorgfalt und Geschick. Vor der Aufnahme wird der Patient über den Ablauf und Zweck der Untersuchung informiert. Die Kinn- und Stirnstütze sowie die Kameraelemente werden aus hygienischen Gründen gereinigt. Brillenträger entfernen ihre Brille. Der Patient wird bequem in der Stütze positioniert.
Für optimale, artefaktfreie Bilder ist bei vielen Kameras eine Pupillenerweiterung mittels Augentropfen notwendig, obwohl neuere nicht-mydriatische Kameras dies oft überflüssig machen. Die Aufnahme erfolgt in der Regel für jedes Auge einzeln.
Der Fotograf richtet die Kamera auf das Auge des Patienten aus, oft unterstützt durch Hilfsanzeigen auf dem Bildschirm (z.B. drei symmetrische Punkte oder ein Kreis, der mit der Pupille ausgerichtet werden muss). Die Höhe wird angepasst und dann auf die Netzhaut fokussiert. Der Patient wird gebeten, einen Fixationspunkt (oft ein grünes Licht in der Kamera) anzuschauen. Durch sanftes Bewegen des Joysticks nach vorne, hinten oder zur Seite wird das Bild scharf gestellt. Viele Kameras verfügen über eine Fokus-Anzeige (z.B. zwei Linien, die übereinander gebracht werden müssen), die den optimalen Fokus signalisiert. Für die manuelle Aufnahme muss der Fotograf sicherstellen, dass sein eigenes Auge im Okular korrekt fokussiert ist und seine Akkommodation entspannt ist. Sobald das Bild scharf ist und die Ausrichtung stimmt, wird der Auslöser gedrückt.
Spezielle Techniken wie die Stereofotografie erfordern zwei Aufnahmen desselben Bereichs aus leicht unterschiedlichen Winkeln, die dann stereoskopisch betrachtet werden können, um einen räumlichen Eindruck zu gewinnen. Für die Abbildung von Strukturen im vorderen Glaskörper oder im vorderen Augenabschnitt können optionale Linsen oder Einstellungen erforderlich sein. Bei Patienten mit extremen Refraktionsfehlern (starke Kurzsichtigkeit oder Weitsichtigkeit) funktioniert der Autofokus möglicherweise nicht optimal, sodass eine manuelle Fokussierung notwendig ist.
Artefakte in der Fundusfotografie
Während der Fundusfotografie können verschiedene Artefakte auftreten, die das Bild beeinträchtigen:
- Iris-Halbmond: Ein orangefarbener oder heller Halbmond am Bildrand, besonders bei unzureichend erweiterter Pupille. Dies geschieht, wenn der Beleuchtungskegel auf die Iris trifft. Korrektur: Joystick in die entgegengesetzte Richtung bewegen, um die Beleuchtung durch die Pupille zu zentrieren.
- Wimpern: Erzeugen verschwommene Schleier im Bild. Korrektur: Die Augenlider müssen so offen gehalten werden, dass die Wimpern den Lichtweg nicht blockieren.
- Schleier durch falschen Abstand: Wenn die Kamera zu nah oder zu weit vom Auge entfernt ist, entsteht ein allgemeiner Schleier und Detailverlust. Korrektur: Der Abstand zwischen Kamera und Auge muss optimal sein, um die tiefste Farbe des Fundus zu erhalten (oft signalisiert durch die Fokus-Anzeige).
- Flecken im System: Ein Fleck oder Schmutz auf der Objektivlinse oder anderen optischen Elementen führt zu einem konstanten Fleck an derselben Stelle in allen Aufnahmen. Korrektur: Reinigung der betroffenen optischen Oberfläche (oft die Objektivlinse, die versehentlich vom Patienten berührt wurde).
Vergleich verschiedener Funduskameratypen
Hier ist ein einfacher Vergleich der Haupttypen von Funduskameras basierend auf den beschriebenen Eigenschaften:
| Merkmal | Traditionelle Funduskamera | Weitwinkel/Ultra-Weitwinkel | Smartphone-basiert |
|---|---|---|---|
| Gesichtsfeld | Typisch 50° | >50° (WFI) bis zu 200° (UWFI) | Variiert, oft kleiner als WFI, aber größer als traditionell bei einigen Modellen |
| Pupillenerweiterung (Mydriasis) | Oft notwendig für optimale Bilder | Oft nicht notwendig (nicht-mydriatisch) | Oft nicht notwendig |
| Portabilität | Tischgerät (nicht portabel) | Meist Tischgerät (weniger portabel) | Hoch (Handgerät) |
| Kosten | Mittel bis Hoch | Hoch bis Sehr Hoch | Niedrig bis Mittel |
| Anwendungsbereich | Standard-Diagnostik des hinteren Pols | Screening und Diagnose von peripheren Netzhauterkrankungen, effizienteres Screening | Screening, Telemedizin, Einsatz in ressourcenarmen Gebieten |
| Multimodale Bildgebung | Selten (manchmal FAF) | Oft integriert (SLO, FAF, Angio, OCT) | Selten |
Die Rolle des interprofessionellen Teams
Die Fundusfotografie ist oft ein Gemeinschaftsprojekt. Neben Augenärzten sind Augenoptiker, ophthalmologische Fotografen, medizinisches Assistenzpersonal und Mid-Level Ophthalmic Practitioners (MLOP) an der Durchführung beteiligt. Insbesondere bei invasiven Verfahren wie der Fluoreszein- oder Indocyaningrün-Angiografie müssen Pflegekräfte über mögliche Nebenwirkungen der Farbstoffinjektion informiert sein und auf Notfälle vorbereitet sein.
Eine enge Zusammenarbeit zwischen allen Teammitgliedern ist entscheidend. Die Qualität der aufgenommenen Bilder, die korrekte Indikationsstellung und die Dokumentation eventueller unerwünschter Ereignisse sind für den reibungslosen Betrieb einer Fundusfotografie-Einheit unerlässlich. Da viele Netzhauterkrankungen mit systemischen Erkrankungen wie Diabetes oder Bluthochdruck zusammenhängen, ist auch der Austausch mit Ärzten anderer Fachrichtungen hilfreich.
Häufig gestellte Fragen zur Funduskamera
Hier beantworten wir einige gängige Fragen:
Was ist der Hauptzweck einer Funduskamera?
Der Hauptzweck ist die Anfertigung von detaillierten Bildern des Augenhintergrunds (Netzhaut, Sehnerv etc.) zur Diagnose, Dokumentation und Verlaufskontrolle von Augenerkrankungen.
Ist die Untersuchung mit einer Funduskamera schmerzhaft?
Nein, die Fundusfotografie ist eine nicht-invasive Untersuchung und in der Regel schmerzfrei. Der kurze, helle Lichtblitz kann kurzzeitig als unangenehm empfunden werden.
Muss meine Pupille für die Aufnahme erweitert werden?
Bei traditionellen Kameras ist eine Pupillenerweiterung oft notwendig, um ein optimales Bild zu erhalten. Neuere nicht-mydriatische Kameras und Weitwinkelkameras können Bilder oft auch ohne Pupillenerweiterung aufnehmen.
Welche Krankheiten können mit einer Funduskamera erkannt werden?
Eine Vielzahl von Erkrankungen des hinteren Augenabschnitts, darunter diabetische Retinopathie, altersbedingte Makuladegeneration, Glaukom, Netzhautgefäßverschlüsse und Netzhautablösungen, können mit der Fundusfotografie dokumentiert werden.
Gibt es Risiken bei der Fundusfotografie?
Die Untersuchung ist sehr sicher. Ein geringes Risiko besteht theoretisch in der Übertragung von Infektionen (z.B. Bindehautentzündung), wenn die Kamera nicht ordnungsgemäß gereinigt wird. Bei starker Lichtempfindlichkeit kann der Blitz kurzzeitig störend sein.
Fazit
Die Funduskamera ist ein Eckpfeiler der modernen ophthalmologischen Diagnostik. Von ihren Anfängen als einfaches fotografisches Werkzeug hat sie sich zu hochentwickelten multimodalen Systemen entwickelt, die in der Lage sind, die Netzhaut in nie dagewesener Detailtiefe und Breite abzubilden. Mit der fortschreitenden Integration von künstlicher Intelligenz und der Entwicklung kostengünstigerer, portabler Lösungen wie smartphone-basierter Kameras wird die Fundusfotografie eine noch größere Rolle im Screening, in der Diagnose und in der Versorgung von Patienten weltweit spielen. Sie ist ein leuchtendes Beispiel dafür, wie Technologie dazu beitragen kann, das Sehvermögen zu schützen und zu erhalten.
Hat dich der Artikel Die Funduskamera: Ein Fenster zur Netzhaut interessiert? Schau auch in die Kategorie Fotografie rein – dort findest du mehr ähnliche Inhalte!
