Die Messung des Blutzuckerspiegels ist für Millionen von Menschen mit Diabetes ein entscheidender Bestandteil ihres täglichen Lebens. Sie dient der Überwachung, der Anpassung der Therapie und der Vermeidung von gefährlichen Über- oder Unterzuckerungen. Angesichts der rasanten Entwicklung tragbarer Technologien wie Smartwatches und Fitness-Tracker wächst der Wunsch nach einfacheren, schmerzfreien Methoden zur Blutzuckermessung. Doch was ist heute wirklich möglich und worauf sollte man achten?
Der Traum von der Blutzucker-Smartwatch – und die harte Realität
Im Internet finden sich zahlreiche Angebote für Smartwatches, die angeblich in der Lage sind, den Blutzuckerspiegel nicht-invasiv, also ohne Blutentnahme, zu messen. Die Verlockung ist groß: Eine Uhr am Handgelenk, die ständig den Wert anzeigt, ohne lästiges Stechen. Doch Experten warnen eindringlich vor solchen Geräten.

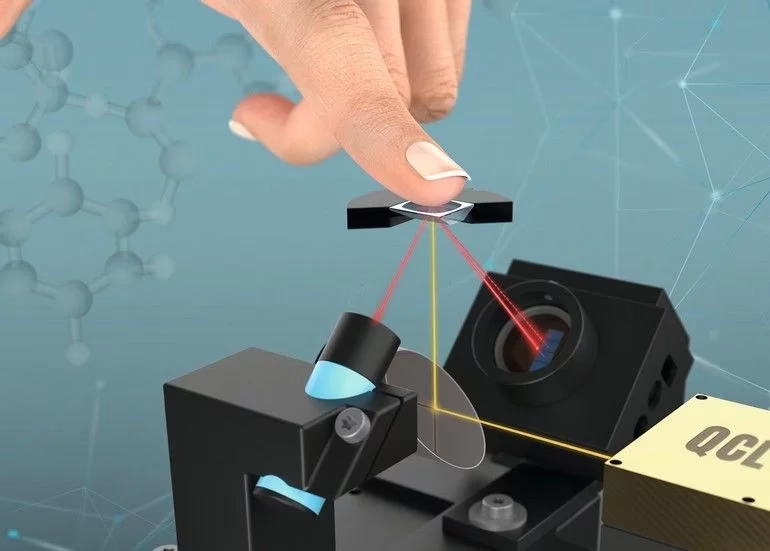
Eine aktuelle Studie des Instituts für Diabetes-Technologie an der Universität Ulm hat die Versprechen dieser Uhren unter die Lupe genommen. Das Ergebnis ist eindeutig: Die untersuchten Geräte messen in Wirklichkeit nichts. Sie gaukeln lediglich eine Messung vor.
Die Forschenden testeten zwei Modelle, die auf dem Amazon Marketplace beworben wurden. Beide zeigten bei der vermeintlichen Glukosemessung immer wieder ähnliche Werteverläufe, die keinerlei Zusammenhang mit dem tatsächlichen Blutzuckergehalt der Testperson hatten. Besonders entlarvend: Die gleichen Messkurven wurden auch angezeigt, als die Uhren nicht am Handgelenk, sondern an einer Banane befestigt waren. Dies legt nahe, dass die Geräte keine echten Messungen durchführen, sondern lediglich vorprogrammierte, zufällige oder sich wiederholende Kurven ausgeben.
Für die Therapie von Diabetes, die eine hohe Präzision bei der Blutzuckermessung erfordert (beispielsweise zur korrekten Dosierung von Insulin), sind solche unzuverlässigen Geräte völlig ungeeignet und potenziell gefährlich. Sie können falsche Sicherheit vermitteln oder zu falschen Therapieentscheidungen führen.
Auch bei Smartwatches größerer, seriöser Anbieter wie Apple, Garmin oder Samsung ist bei den Gesundheitsfunktionen Vorsicht geboten, auch wenn diese keine Blutzuckermessung vortäuschen. Tests zeigen, dass die Qualität und Zuverlässigkeit ihrer Angaben für andere Parameter wie Blutdruck, Sauerstoffsättigung oder Kalorienverbrauch stark variieren kann. Während einige dieser Funktionen durchaus nützlich sein können, sollte man sich nicht blind auf alle Messwerte verlassen, insbesondere wenn sie medizinische Relevanz haben.
Blutzucker messen mit dem Smartphone: Die Sensor-Therapie
Obwohl die direkte Blutzuckermessung per Smartwatch aktuell eine Illusion ist, gibt es sehr wohl moderne Technologien, die das Leben von Menschen mit Diabetes erleichtern und eine Messung ohne häufiges Fingerstechen ermöglichen: die Glukosesensor-Therapie, oft in Verbindung mit einem Smartphone.
Bei dieser Methode wird ein Glukosesensor auf der Haut (meist am Oberarm oder Bauch) platziert. Dieser Sensor misst kontinuierlich oder in kurzen Abständen den Glukosegehalt in der Gewebeflüssigkeit. Die erfassten Daten werden dann an eine spezielle App auf dem Smartphone übertragen und dort angezeigt.

Man unterscheidet im Wesentlichen zwei Haupttypen von Sensorsystemen:
- FGM (Flash Glucose Monitoring): Bei FGM-Systemen müssen Sie aktiv eine Messung auslösen, indem Sie Ihr Smartphone oder ein Lesegerät nah an den Sensor halten (dies wird als „Flashen“ bezeichnet) oder in der App auf eine Schaltfläche tippen. Die Werte werden also nicht durchgehend automatisch übertragen, sondern nur bei Bedarf abgerufen. FGM-Sensoren haben typischerweise eine Nutzungsdauer von 14 Tagen, danach müssen sie ersetzt werden.
- CGM (Continuous Glucose Monitoring): CGM-Systeme messen und übertragen die Glukosewerte automatisch und kontinuierlich, oft rund um die Uhr, an Ihr Smartphone oder ein anderes Empfangsgerät. Sie müssen nicht aktiv „flashen“. CGM-Sensoren haben eine variable Nutzungsdauer, die von 6 Tagen bis zu 180 Tagen (bei implantierten Sensoren) reichen kann.
Beide Sensor-Typen bieten eine wertvolle Alternative zur herkömmlichen Messung per Fingerstich, auch wenn die Messung in der Gewebeflüssigkeit eine leichte Verzögerung gegenüber dem Blut aufweist.
Vorteile und Nachteile der Glukosesensor-Therapie
Die Nutzung von Glukosesensoren, die mit einem Smartphone gekoppelt sind, bringt eine Reihe von signifikanten Vorteilen mit sich, hat aber auch einige potenzielle Nachteile, die es zu beachten gilt:
Vorteile:
- Weniger Fingerstiche: Der offensichtlichste Vorteil ist die drastische Reduzierung oder sogar der Wegfall der Notwendigkeit für häufige, oft schmerzhafte Fingerstiche zur Blutzuckermessung.
- Alarmeinstellungen: Die meisten Sensorsysteme ermöglichen das Einstellen von Alarmen. Diese warnen Sie, wenn Ihr Glukosewert zu hoch steigt oder zu tief fällt, was helfen kann, gefährliche Situationen zu vermeiden.
- Daten teilen: Die in der App gesammelten Daten können einfach mit dem behandelnden Arzt oder Diabetesberater geteilt werden. Dies ermöglicht eine bessere Analyse des Glukoseverhaltens und eine optimierte Therapieanpassung.
- Trendanalyse: Sensoren zeigen nicht nur den aktuellen Wert, sondern auch den Trend (steigend, fallend, stabil). Dies hilft, hohe Spitzen und tiefe Täler proaktiver zu vermeiden und zu korrigieren.
- Verständnis für den Körper: Sie sehen in Echtzeit, wie sich Ihre Glukosewerte als Reaktion auf Mahlzeiten, Bewegung, Stress oder Medikamente verändern. Dies fördert ein besseres Verständnis des eigenen Körpers und der Diabeteserkrankung.
Nachteile:
- Sichtbarkeit des Sensors: Der Sensor wird auf der Haut getragen und kann, je nach Platzierung und Kleidung, sichtbar sein. Manche Nutzer empfinden dies als störend.
- Zeitliche Verzögerung: Die Messung in der Gewebeflüssigkeit hinkt der Messung im Blut etwa 10 Minuten hinterher. In Situationen mit sehr schnellen Glukoseänderungen (z.B. bei beginnender Unterzuckerung) kann dies relevant sein.
- Kalibrierung notwendig: Einige Glukosesensoren erfordern eine regelmäßige Kalibrierung. Das bedeutet, dass Sie trotz Sensor weiterhin gelegentlich einen Fingerstich mit einem traditionellen Messgerät durchführen müssen, um die Genauigkeit des Sensors zu überprüfen und anzupassen.
- Erhöhte Beschäftigung mit Diabetes: Durch die ständige Verfügbarkeit der Werte beschäftigen sich manche Menschen intensiver mit ihrer Diabetes, was potenziell zu Unruhe oder Stress führen kann.
- Alarme zu unpassenden Zeiten: Alarme können auch nachts oder in gesellschaftlich ungünstigen Momenten auftreten, was als störend empfunden werden kann.
Gängige Glukosesensor-Systeme auf dem Markt
Die Auswahl an Glukosesensor-Systemen wächst stetig. Welches System am besten geeignet ist, hängt von individuellen Bedürfnissen und Vorlieben ab und sollte idealerweise in Absprache mit einem Diabetesberater oder Arzt getroffen werden. Basierend auf den vorliegenden Informationen können einige Beispiele für gängige Systeme genannt werden:
FGM-Systeme (Flash Glucose Monitoring):
- FreeStyle Libre 2: Geeignet für Personen ab 4 Jahren. Erfordert kein Fingerstich zur Kalibrierung, funktioniert aber nur durch Flashen zum Abrufen der Werte. Der Sensor hat eine Nutzungsdauer von 14 Tagen.
- Glunovo Flash: Ebenfalls ein FGM-Sensor mit 14 Tagen Nutzungsdauer. Er zeigt neben dem aktuellen Wert auch den Trend an. Kalibrierung ist nicht erforderlich. Werte werden durch Drücken einer Taste in der App abgerufen.
CGM-Systeme (Continuous Glucose Monitoring):
- Menarini Glucomen Day: Dieses System muss in einem 45-Grad-Winkel eingesetzt werden und hat eine Nutzungsdauer von 14 Tagen. Es erfordert Kalibrierung und ist für Personen ab 6 Jahren geeignet.
- FreeStyle Libre 3: Der Nachfolger des Libre 2 ist ein echtes CGM-System. Er misst und überträgt die Glukosewerte kontinuierlich. Die Nutzungsdauer beträgt 14 Tage, und es ist keine Kalibrierung erforderlich. Es kann mit Hybrid Closed Loop Systemen wie Mylife Loop integriert werden.
- Dexcom G7: Dieser Sensor ist kleiner als sein Vorgänger (G6), misst alle fünf Minuten und hat eine Nutzungsdauer von 10 Tagen. Er ist für Kinder ab 2 Jahren zugelassen.
- Ascensia Eversense: Ein besonderes CGM-System, da der Sensor von einem Facharzt unter die Haut implantiert wird. Er kann bis zu 180 Tage getragen werden. Dieses System erfordert Kalibrierung und ist nur für Erwachsene zugelassen.
- Medtronic Guardian 4: Dieses System wird oft in Kombination mit der MiniMed 780 Insulinpumpe als Hybrid Closed Loop System verwendet. Es ist für Personen ab 7 Jahren geeignet und erfordert keine Kalibrierung.
Diese Liste zeigt die Vielfalt der verfügbaren Systeme, die unterschiedliche Anforderungen an Nutzungsdauer, Kalibrierung und Anwendungsalter haben.
Sportliche Aktivität mit Glukosesensoren
Eine häufige Frage ist, ob man mit einem Glukosesensor Sport treiben kann. Die gute Nachricht ist: Ja, das ist in der Regel problemlos möglich und sogar sehr praktisch.
Während des Sports kann sich der Blutzuckerspiegel schnell ändern. Mit einem Sensor am Körper können Sie diese Veränderungen einfach und schnell auf Ihrem Smartphone verfolgen. Sie sehen, ob Ihr Glukosewert steigt oder fällt und können bei Bedarf sofort reagieren, sei es durch die Einnahme von Kohlenhydraten oder eine Dosisanpassung (in Absprache mit Ihrem Arzt). Dies hilft, sowohl Über- als auch Unterzuckerungen während oder nach dem Sport zu vermeiden und die Aktivität sicherer zu gestalten.
Traditionelle Blutzuckermessgeräte: Unverzichtbar für Präzision
Trotz der Fortschritte bei den Sensorsystemen behalten die traditionellen Blutzuckermessgeräte, die eine Messung aus einem Tropfen Blut (meist aus der Fingerkuppe gewonnen) durchführen, ihre Bedeutung.
Diese Geräte messen den Glukosegehalt direkt im Blut, was als die Referenzmethode gilt. Die Genauigkeit dieser Messungen ist von höchster Wichtigkeit, insbesondere für Menschen, die Insulin spritzen müssen, da die Dosis oft direkt vom aktuellen Blutzuckerwert abhängt.
Tests von Verbraucherorganisationen, wie beispielsweise der Stiftung Warentest, zeigen, dass viele moderne Blutzuckermessgeräte eine sehr hohe Qualität und Präzision aufweisen. Bei einem Test von sieben Modellen erhielten drei Geräte die Bestnote für die Messgenauigkeit. Die Prüfung der Genauigkeit ist bei solchen Tests das wichtigste Kriterium.

Der Prozess ist bekannt: Teststreifen ins Gerät einführen, in den Finger piksen, Blutstropfen an den Streifen halten, und das Gerät ermittelt den Wert. Viele Geräte lassen sich heute auch mit Smartphone-Apps koppeln, um die Messwerte zu dokumentieren und zu analysieren, auch wenn die Kopplung für den Betrieb selbst nicht zwingend nötig ist.
Selbst für Nutzer von CGM-Systemen können traditionelle Messgeräte weiterhin wertvoll sein. Sie dienen als Kontrollinstanz. Wenn ein Sensorwert unstimmig erscheint oder Symptome nicht zum angezeigten Wert passen, kann eine Überprüfung mit einem präzisen Blutzuckermessgerät Klarheit schaffen. Einige Sensoren erfordern, wie erwähnt, sogar regelmäßige Kalibrierungen per Fingerstich.
Die Kosten für Blutzuckermessgeräte sind oft überschaubar (im Test lagen sie zwischen 15 und 35 Euro), während die Teststreifen laufende Kosten verursachen (etwa 22 bis 27 Euro für 50 Stück). In Deutschland übernehmen die Krankenkassen die Kosten für Messgeräte und Teststreifen in der Regel, wenn die Insulintherapie des Diabetes dies erfordert. Es empfiehlt sich, dies mit dem Arzt und der Krankenkasse zu klären.
Optische Messung – Was ist dran?
Die Frage nach der Möglichkeit einer rein optischen Blutzuckermessung, also ohne jeglichen Hautkontakt oder Blutentnahme, taucht immer wieder auf. Basierend auf dem aktuellen Stand der Technik und den Erkenntnissen der Wissenschaft, wie sie beispielsweise durch die Studie der Universität Ulm belegt werden, gibt es derzeit kein verlässliches Verfahren für eine nicht-invasive Glukosemessung, das marktreif und für die Diabetestherapie geeignet wäre.
Die als „Blutzucker-Smartwatches“ beworbenen Geräte, die angeblich optisch oder über andere nicht-invasive Methoden messen, haben sich in Tests als völlig unzuverlässig erwiesen. Sie liefern keine echten Werte, sondern simulieren diese lediglich. Obwohl Forschung in diesem Bereich fortgesetzt wird, ist eine präzise und zuverlässige optische Messung ohne Blutentnahme oder Sensor-Implantation zum jetzigen Zeitpunkt noch Zukunftsmusik.
Organisationen wie die Diabetiker Niedersachsen e.V. leisten wichtige Arbeit im Bereich der Selbsthilfe und Interessenvertretung für Menschen mit Diabetes. Sie bieten Beratung und Unterstützung, auch im Hinblick auf neue Technologien. Es ist wichtig, sich bei Fragen zu neuen Messmethoden an seriöse Quellen, medizinische Experten und etablierte Patientenorganisationen zu wenden und nicht auf unbestätigte oder unseriöse Angebote hereinzufallen.
Blutzucker messen mit dem Smartphone: Häufig gestellte Fragen
Kann eine Smartwatch den Blutzucker messen?
Derzeit im Handel erhältliche Smartwatches, die behaupten, den Blutzucker messen zu können, haben sich in Studien als unzuverlässig erwiesen. Sie liefern keine echten Messwerte und sind für die Diabetestherapie nicht geeignet. Eine zuverlässige nicht-invasive Messung per Smartwatch ist aktuell technisch noch nicht realisiert.
Kannst du den Blutzucker messen, ohne zu stechen?
Ja, das ist möglich, allerdings nicht mit den beworbenen Blutzucker-Smartwatches. Stattdessen können Sie moderne Glukosesensor-Systeme (FGM oder CGM) verwenden. Diese Sensoren werden auf die Haut geklebt oder unter die Haut implantiert und messen den Glukosegehalt in der Gewebeflüssigkeit. Die Werte können dann auf Ihrem Smartphone abgelesen werden, wodurch Fingerstiche weitgehend oder komplett vermieden werden können.
Welche App für Diabetes?
Es gibt viele nützliche Apps für Menschen mit Diabetes, die bei der Dokumentation, Analyse und dem Management helfen. Einige Beispiele für Apps, die oft genannt werden, sind:
- mySugr
- FreeStyle LibreLink (speziell für FreeStyle Libre Sensoren)
- Diabetes Voetencheck
- Contour Blutzuckermessgerät (oft zu den Geräten der Marke Contour)
- Mein Eetmeter
Die Auswahl der passenden App hängt oft auch vom verwendeten Messgerät oder Sensorsystem ab und von den persönlichen Bedürfnissen.
Fazit
Der Wunsch nach einer einfachen, nicht-invasiven Blutzuckermessung ist verständlich. Doch die Realität zeigt, dass Smartwatches, die diese Funktion versprechen, aktuell nicht halten, was sie versprechen, und sogar gefährlich sein können, da sie keine echten Werte liefern. Verlassen Sie sich nicht auf solche Geräte.
Zuverlässige Alternativen zum traditionellen Fingerstich sind moderne Glukosesensor-Systeme (FGM und CGM), die in Verbindung mit einer Smartphone-App funktionieren. Diese Systeme ermöglichen eine weitgehend stichfreie Überwachung der Glukosewerte und bieten dank Trendanzeigen und Alarmfunktionen wertvolle Unterstützung im Diabetes-Management. Dennoch behalten auch präzise traditionelle Blutzuckermessgeräte ihre Bedeutung, sei es zur Überprüfung von Sensorwerten oder weil einige Sensoren eine Kalibrierung benötigen.
Sprechen Sie immer mit Ihrem Arzt oder Diabetesberater, um die für Sie am besten geeignete Messmethode und Technologie auszuwählen.
Hat dich der Artikel Smartwatches & Blutzucker: Was ist möglich? interessiert? Schau auch in die Kategorie Ogólny rein – dort findest du mehr ähnliche Inhalte!

