Die Beziehung zwischen Arzt und Patient ist ein zentraler Pfeiler im Gesundheitswesen. Sie basiert nicht allein auf medizinischem Wissen und Behandlungsmethoden, sondern maßgeblich auf effektiver Kommunikation. Ein offener und verständnisvoller Austausch kann das Vertrauen stärken, Missverständnisse vermeiden und letztlich den Behandlungserfolg positiv beeinflussen. Doch wie gestaltet sich diese Kommunikation im oft hektischen Praxisalltag, und wer sind die Schlüsselpersonen, die dabei eine wichtige Rolle spielen?
Gespräche zwischen Ärzten und ihren Patienten sind in der Regel ernste Diskussionen über Symptome einer Krankheit, den Fortschritt nach einer Operation oder die Wirkung von Medikamenten. Dabei ist es wichtig, den Ton und die Ernsthaftigkeit der Diskussion zu wahren. Die Sprache ist oft formeller, und medizinische Fachbegriffe können vorkommen. Eine gute Kommunikation stellt sicher, dass diese Informationen korrekt verstanden werden – von beiden Seiten.

Das Praxisteam: Mehr als nur der Arzt
Haben Sie sich jemals gefragt, welche Personen in einer Arztpraxis oder Klinik arbeiten? Obwohl Ärzte offensichtlich eine entscheidende Rolle spielen, tragen unterstützendes Personal und weitere Fachkräfte maßgeblich dazu bei, dass medizinische Einrichtungen reibungslos funktionieren. Aufgrund des hohen Patientenaufkommens funktionieren Kliniken und Praxen typischerweise wie gut geölte Maschinen. Jede Person spielt ihre Rolle, um sicherzustellen, dass jeder Patient vom Beginn bis zum Ende seines Besuchs gut versorgt ist.
Es braucht ein ganzes Team, um eine Arztpraxis reibungslos am Laufen zu halten. Das bedeutet, dass es eine Vielzahl von Aufgaben für verschiedene Arten von Menschen gibt. Wer sind die wichtigsten Akteure, denen Sie in der Praxis begegnen könnten?
Die erste Anlaufstelle: Medizinische/r Fachangestellte/r (MFA)
Die Person, mit der Sie höchstwahrscheinlich zuerst interagieren, wenn Sie eine Praxis anrufen oder besuchen, ist die Medizinische Fachangestellte (MFA), oft auch Arzthelferin oder Praxismanagerin genannt. Sie vereinbaren Ihre Termine oder checken Sie bei Ihrer Ankunft ein. Mit spezifischem Wissen über medizinische Terminologie und Praxisabläufe kümmern sie sich um administrative Aufgaben im Büro, einschließlich Terminplanung, Patientenabrechnung, Zusammenstellung und Aufzeichnung von Krankenakten sowie Berichterstattung und Korrespondenz.
Für die Arbeit als MFA ist in der Regel eine entsprechende Ausbildung erforderlich. Freundlichkeit, Organisationstalent und Diskretion sind hier unerlässlich, da sie oft der erste und letzte Kontaktpunkt für den Patienten sind.
Die Brücke zum Arzt: Medizinische/r Assistent/in (MA)
Die nächste Person, mit der Sie in der Klinik wahrscheinlich interagieren werden, ist der Medizinische Assistent (MA). Sie rufen Sie auf, überprüfen Ihr Gewicht und Ihre Vitalwerte und bereiten Sie auf Ihren Besuch beim Arzt oder der Krankenschwester vor. Ähnlich wie MFAs können auch MAs administrative Aufgaben wie das Führen von Krankenakten und die Terminplanung übernehmen, aber MAs arbeiten direkter mit den Patienten und Ärzten zusammen. Sie nehmen oft auch Blut ab und geben Injektionen. Ihre Rolle ist entscheidend, um den Übergang vom Wartezimmer ins Behandlungszimmer reibungslos zu gestalten und wichtige Vorinformationen für den Arzt zu sammeln.
Die pflegerische Säule: Pflegefachkraft (Krankenschwester/Pfleger)
Abhängig vom Grund Ihres Besuchs sehen Sie möglicherweise eine Pflegefachkraft, bevor oder anstelle Ihres Besuchs beim Arzt. Pflegefachkräfte sind medizinisch stärker ausgerichtet und direkt an den Patientenversorgungsplänen beteiligt. Zu den Aufgaben einer Pflegefachkraft gehören die Aufzeichnung von Krankengeschichten und Symptomen, die Verabreichung von Medikamenten, die Durchführung diagnostischer Tests, die Beratung und Zusammenarbeit mit anderen Gesundheitsfachkräften sowie die Unterstützung von Patienten beim Verständnis des Umgangs mit ihren Erkrankungen oder Verletzungen. Sie sind oft eine wichtige Vertrauensperson für Patienten, insbesondere bei chronischen Erkrankungen oder während längerer Behandlungsphasen.
Hinter den Kulissen: Weitere Fachkräfte
Neben diesen direkten Patientenkontakten gibt es weitere wichtige Rollen, die zum Funktionieren einer Praxis beitragen:
- Medizinische/r Laborant/in: Wenn Tests wie Blut- oder Urinproben angeordnet werden, arbeiten Sie möglicherweise als Nächstes mit einem medizinischen Laboranten zusammen. Sie nehmen Proben von Körperflüssigkeiten, Geweben oder anderen Substanzen, analysieren diese mithilfe hochentwickelter Laborgeräte und berichten die Ergebnisse an die Ärzte.
- Medizinische/r Radiologietechnologe/in: Wenn Ihr Arzt weitere Informationen für eine Diagnose benötigt, zieht er einen Radiologietechnologen hinzu, um Röntgenbilder, MRTs, CT-Scans, Ultraschall oder andere diagnostische Bilder zu erstellen.
- Pharmazeutisch-technische/r Assistent/in (PTA): Einige Kliniken haben angegliederte Apotheken. PTAs unterstützen Apotheker bei der Bearbeitung von Rezepten, der Vorbereitung und Abgabe von Medikamenten und arbeiten eng mit Kunden und Versicherungen zusammen.
- Fachkraft für Medizinische Dokumentation: Sie spezialisieren sich auf die Verwaltung von Patientendaten, sowohl in Papierform als auch elektronisch. Sie stellen sicher, dass alle Informationen qualitätsgerecht, genau, vertraulich und zugänglich sind.
Wie Sie sehen, braucht es ein ganzes Team von Gesundheitsfachkräften, um eine Einrichtung reibungslos am Laufen zu halten. Jeder Beitrag ist wichtig für die Patientenerfahrung.
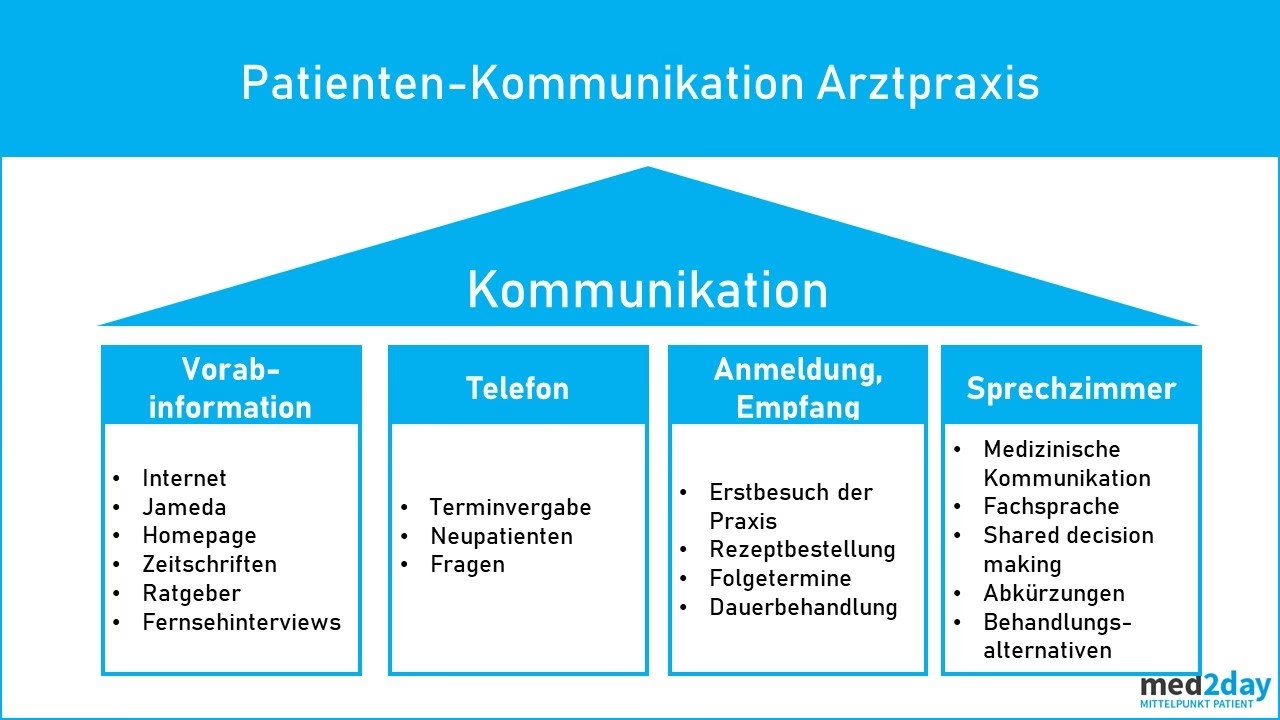
Kommunikation im Sprechzimmer: Tipps für Ärzte
Die kommunikative Kompetenz des Arztes ist im Berufsalltag von entscheidender Bedeutung. Sie ist eine der wichtigsten Tätigkeiten im medizinischen Bereich. Beginnend bei der Patientenakquise über die Beratung, Behandlung bis hin zur langfristigen Patientenbindung bildet eine erfolgreiche Patientenkommunikation die Grundlage einer positiven Arzt-Patienten-Beziehung. Heute steht eine patientenorientierte Kommunikation auf Augenhöhe im Vordergrund. Sie schenkt Vertrauen und Trost und bedient das Bedürfnis nach Zuwendung und Anerkennung. Zeigen Sie ein wirkliches Interesse an Ihren Patienten und hören Sie aktiv zu!
Tipp 1: Shared Decision Making – Gemeinsam zum Ziel
Beim sogenannten „Shared Decision Making“ bilden Mediziner und Patienten ein Team. Gemeinsam entscheiden sie über Diagnose und Behandlungsoption. Diese Art der Arzt-Patienten-Beziehung liegt im Trend: Viele Patienten möchten sich an der Therapiefindung beteiligen und suchen aktiv nach Informationen. Erläutern Sie Ihren Weg zur Diagnose. So entsteht Wertschätzung und Engagement, und Sie machen Behandlungsziele zu Patientenzielen.
Tipp 2: Vermeiden Sie Fachjargon
Vergessen Sie bei Ihrem Arzt-Patienten-Gespräch nicht, dass Ihnen ein medizinischer Laie gegenüber sitzt. Die Frage, ob der Schmerz eher lateral oder medial sitzt, ist für viele nicht selbstverständlich. Sprechen Sie stattdessen die Sprache Ihrer Patienten. Vermeiden Sie Fachjargon und geben Sie Zusammenhänge mit einfachen Worten wieder. Erklären Sie komplexe Sachverhalte verständlich.
Tipp 3: Stellen Sie die richtigen Fragen
Nutzen Sie am Ende Ihres Patientengesprächs die Technik des Nachfragens. Lassen Sie die Diagnose oder Behandlungsmethode am besten von Ihren Patienten in eigenen Worten wiedergeben. Stellen Sie zudem offene Fragen (z.B. „Wie fühlen Sie sich dabei?“, „Was genau beunruhigt Sie?“), die mehr als nur ein „Ja“ oder „Nein“ zulassen. Ihr Gegenüber fühlt sich dadurch gehört und ernst genommen.
Tipp 4: Kommunizieren Sie geduldig
Ihre Zeit ist begrenzt, das Wartezimmer voll – trotzdem: Hören Sie Ihren Patienten zu. Akzeptieren Sie die Situation und lassen Sie sich auf Ihr Gegenüber ein. Auch wenn es schwerfällt, vermeiden Sie es, den Patienten zu schnell zu unterbrechen. Geduld signalisiert Wertschätzung und ermöglicht es dem Patienten, alle relevanten Informationen mitzuteilen.
Tipp 5: Schaffen Sie Vertrauen
Ein gelungenes Arzt-Patienten-Gespräch kann auch das Aufmerksamkeitsbedürfnis der Patienten stillen sowie Sicherheit und Vertrauen schaffen. Achten Sie darauf, dass Sie Ihr Gegenüber ruhig beim Namen nennen, Blickkontakt halten, sich Ihrem Gesprächspartner zuwenden und mit einer geraden und offenen Körperhaltung Ihre Aussagen untermauern. Nonverbale Kommunikation ist hierbei ebenso wichtig wie die gesprochenen Worte.
Der erste Eindruck zählt: Kommunikation durch das Praxispersonal
Die Arzt-Patienten-Kommunikation beginnt schon vor der Konsultation: Vom ersten Telefonat über die Anmeldung am Empfang bis zum Verlassen der Praxis gibt es verschiedene Kontaktpunkte. Auch der Austausch innerhalb Ihres Praxisteams ist Teil der Patientenkommunikation. Reibungslose Abläufe, ein freundlicher Service und eine angenehme Atmosphäre sind genauso wichtig wie eine individuelle Zuwendung. Vor allem das Betriebsklima nehmen Patienten oft sehr sensibel wahr.
Tipp 6: Achten Sie auf Ihre Internetpräsenz und den ersten Telefonkontakt
Schon außerhalb der Praxis nehmen Patienten Kontakt zu Ihnen auf, zum Beispiel im Internet oder beim Telefonat. Achten Sie daher auf eine klar strukturierte Website und listen Sie Ihre Öffnungszeiten korrekt. Bei einem Telefonanruf sollten sich Ihre Medizinischen Fachangestellten immer freundlich mit dem Namen der Praxis und ihrem eigenen Namen vorstellen. Eine klare, ruhige Stimme am Telefon vermittelt Sicherheit und Professionalität.
Tipp 7: Freundliche und aufmerksame Rezeption
Bekanntlich zählt der erste Eindruck. Daher spielen MFAs und ZFAs im Umgang mit Patienten eine zentrale Rolle. Achten Sie auf einen sauberen Eingangsbereich, eine freundliche Begrüßung und signalisieren Sie Aufmerksamkeit durch Blickkontakt. Ein Lächeln und ein freundliches Wort können viel bewirken.
Tipp 8: Setzen Sie klare Termine und kommunizieren Sie Wartezeiten
Unmut über lange Wartezeiten ist ein häufiger Kritikpunkt. Vermeiden Sie subjektive Zeitangaben wie „Bitte nehmen Sie kurz im Warteraum Platz!“ oder „Gleich sind Sie dran!“, die falsche Vorstellungen vermitteln. Versuchen Sie, wenn möglich, lange Wartezeiten durch eine organisierte Terminvergabe zu reduzieren. Wenn es zu Verzögerungen kommt, informieren Sie die wartenden Patienten proaktiv und schätzen Sie die voraussichtliche Wartezeit realistisch ein. Offene Kommunikation hilft, Frustration zu vermeiden.
Tipp 9: Teambesprechung in der Arztpraxis
Regelmäßige Teambesprechungen stärken das Wir-Gefühl und die Motivation. Zudem fördern sie den Informationsfluss und lösen Konflikte, was sich positiv auf die gesamte Patientenbetreuung auswirkt. Wenn das Team gut zusammenarbeitet und informiert ist, spüren die Patienten dies.

Typische Arzt-Patienten-Gespräche im Überblick
Die Natur der Gespräche variiert je nach Situation, ist aber meist geprägt von Ernsthaftigkeit und dem Austausch relevanter Informationen. Hier einige Beispiele:
- Bei akuter Erkrankung: Der Patient schildert Symptome (z.B. Magenschmerzen, Schwindel, Fieber, Husten), der Arzt stellt gezielte Fragen zur Anamnese, untersucht den Patienten und stellt eine Diagnose oder ordnet weitere Tests an. Die Sprache ist direkt und auf die Beschwerden fokussiert.
- Bei chronischen Erkrankungen oder Nachsorge: Gespräche sind oft ausführlicher, beinhalten die Besprechung von Langzeittherapien, Lebensstiländerungen und Kontrolluntersuchungen. Hier ist das „Shared Decision Making“ besonders wichtig, um den Patienten aktiv einzubinden.
- Nach Eingriffen oder Therapien: Der Fokus liegt auf dem Heilungsverlauf, möglichen Komplikationen, der Medikation und weiteren Schritten zur Genesung. Hier wird oft der Erfolg der Behandlung besprochen.
In all diesen Szenarien ist die Fähigkeit, komplexe medizinische Sachverhalte einfach zu erklären, entscheidend. Der Arzt muss sicherstellen, dass der Patient die Diagnose, die empfohlene Behandlung und mögliche Risiken versteht.
Häufig gestellte Fragen zur Kommunikation in der Arztpraxis
Wer ist die erste Person, die ich in der Arztpraxis sehe?
In der Regel ist die erste Person, mit der Sie in einer Arztpraxis interagieren, eine Medizinische Fachangestellte (MFA) oder eine Arzthelferin am Empfang. Sie sind für die Anmeldung, Terminvereinbarungen und administrative Fragen zuständig.
Warum ist gute Kommunikation zwischen Arzt und Patient so wichtig?
Gute Kommunikation ist entscheidend, um Missverständnisse zu vermeiden, die zu Behandlungsfehlern führen können. Sie baut Vertrauen auf, verbessert die Patientenzufriedenheit und fördert die aktive Beteiligung des Patienten an seiner Behandlung, was den Therapieerfolg positiv beeinflussen kann.
Wie kann ich als Patient sicherstellen, dass ich meinen Arzt richtig verstehe?
Zögern Sie nicht, Fragen zu stellen, wenn Sie etwas nicht verstehen. Bitten Sie den Arzt, medizinische Begriffe zu erklären. Fassen Sie am Ende des Gesprächs die wichtigsten Punkte (Diagnose, Behandlung) in Ihren eigenen Worten zusammen und fragen Sie, ob dies korrekt ist. Machen Sie sich Notizen, wenn nötig.
Was bedeutet „Shared Decision Making“?
„Shared Decision Making“ bedeutet, dass Arzt und Patient gemeinsam über die Diagnose und die besten Behandlungsmöglichkeiten entscheiden. Der Arzt informiert über alle Optionen, ihre Vor- und Nachteile, und der Patient bringt seine Präferenzen und Werte ein. Gemeinsam wird dann der für den Patienten passende Weg gewählt.
Wie kann ich als Patient zu einer besseren Kommunikation beitragen?
Bereiten Sie sich auf Ihren Termin vor, indem Sie Symptome und Fragen notieren. Seien Sie ehrlich und präzise bei der Beschreibung Ihrer Beschwerden. Hören Sie aktiv zu und stellen Sie Fragen. Geben Sie Feedback, wenn etwas unklar ist oder Sie Bedenken haben.
Fazit
Effektive Kommunikation ist das Fundament einer erfolgreichen Arzt-Patienten-Beziehung und trägt maßgeblich zur Qualität der medizinischen Versorgung bei. Sie ist eine fortlaufende Aufgabe, die das gesamte Praxisteam betrifft, von der ersten Kontaktaufnahme bis zum Abschluss der Behandlung. Indem Ärzte und ihr Personal auf eine patientenorientierte Kommunikation achten, Fachjargon vermeiden, geduldig zuhören und Vertrauen aufbauen, schaffen sie eine Atmosphäre, in der sich Patienten gut aufgehoben fühlen und aktiv an ihrer Genesung mitwirken können. Dies spart nicht nur Zeit und vermeidet Fehler, sondern stärkt auch die Bindung zwischen Patient und Praxis.
Hat dich der Artikel Erfolgreiche Kommunikation in der Arztpraxis interessiert? Schau auch in die Kategorie Ogólny rein – dort findest du mehr ähnliche Inhalte!

